Allergische Hautreaktionen
WENN ES JUCKT UND BRENNT
Seite 1/1 12 Minuten
Rötungen, Hautausschlag, Schwellungen – allergische Hautreaktionen können für Betroffene sehr unangenehm sein und die Lebensqualität stark einschränken. Zu den potenziellen Allergenen gehören Inhaltsstoffe aus Pflege- und Kosmetikprodukten, Materialien in Kleidung, Metalle wie Nickel oder Chemikalien, die sich beispielsweise in Reinigungsmitteln befinden. Außerdem kann ein allergischer Hautausschlag auch durch Medikamente oder den Konsum von bestimmten Lebensmitteln ausgelöst werden. Nach dem Kontakt mit dem Allergen zeigen sich Hautausschläge in Form von roten, juckenden Flecken, typischerweise an der Stelle, an der das Allergen die Haut berührt hat. In Abhängigkeit vom Auslöser kann der Zeitpunkt des Auftretens der allergischen Reaktion variieren.
Verschiedene Symptome Ein Hautauschlag (Exanthem) als Folge einer allergischen Reaktion kann lokal begrenzt sein oder größere Hautbereiche betreffen. Mögliche Erscheinungsbilder sind Flechten (gerötete, trockene Stellen mit feinen Schuppen und Schwellungen), Pusteln, Juckreiz, wunde oder nässenden Stellen. Auch Ödeme, also Schwellungen aufgrund von Wassereinlagerungen im Gewebe, sind mögliche Begleiterscheinungen von allergischen Reaktionen. Eine Urtikaria (Nesselsucht) tritt gelegentlich als Unverträglichkeitsreaktion der Haut gegen Arzneimittel, Nahrungsmittel und Zusatzstoffe auf. Sie äußert sich durch juckende Quaddeln, die von einer Rötung (Erythem) begleitet werden. Empfehlen Sie Ihren Kunden, bei Verdacht auf allergische Hautreaktionen einen Allergologen zu konsultieren.
Es ist wieder soweit
Während die meisten Menschen die ersten Sonnenstrahlen genießen, beginnt für Pollenallergiker die alljährliche, leidige Heuschnupfenzeit. Allergiegeplagte klagen im Frühling über Symptome wie tränende Augen, eine laufende Nase, Niesreiz sowie eine gereizte Nasenschleimhaut durch häufiges Naseputzen. Auslöser der lästigen Beschwerden ist der Botenstoff Histamin: Er ruft die Soforttyp-Symptomatik hervor, während Leukotriene und Prostaglandine für die Entzündungsreaktion sowie die später auftretenden Beschwerden (Ausschlag, Asthma, verstopfte Nase) verantwortlich sind. PTA und Apotheker sollten Betroffenen aus dem breiten Sortiment an Antiallergika ein passendes Medikament empfehlen.
Bei leichten Beschwerden genügt die lokale Anwendung von Antihistaminika in Form von Nasensprays und Augentropfen mit den Wirkstoffen Azelastin oder Levocabastin oftmals zur Linderung. Der Mastzellenstabilisator Cromoglicinsäure unterbindet die Ausschüttung von Entzündungsmediatoren, indem er in aktivierten Mastzellen die Chloridkanäle blockiert. Bereits drei Wochen vor dem ersten Pollenflug sollten Allergiker mit der Anwendung beginnen. Bei häufigeren oder stärkeren Beschwerden gilt Mometason als Nasenspray als Mittel der Wahl.
Es hat eine starke entzündungshemmende Wirkung und kann dem gefürchteten Etagenwechsel vom Heuschnupfen zum Asthma entgegen wirken. Das Nasenspray ist auch für die Langzeitanwendung geeignet.Zur systemischen Behandlung geeignet sind Antihistaminika der zweiten Generation (Loratadin oder Cetirizin). H1-Antihistaminika der dritten Generation (Desloratadin oder Fexofenadin) sind verschreibungspflichtig. Seit März 2019 darf Levocetirizin, ebenfalls aus der dritten Generation, auch ohne Rezept abgegeben werden.
Vier Arten Die Medizin unterscheidet vier Allergietypen, je nachdem welche immunologischen Reaktionen das Allergen hervorruft. Die häufigste Form der Reaktion ist die Typ-I-Allergie, auch Allergie vom Soforttyp genannt. Dabei bildet der Körper unmittelbar nach Kontakt mit einem bestimmten Allergen passende Antikörper der Gruppe IgE (Immunglobulin E), das Immunsystem ist nun gegen diese Antigene sensibilisiert. Beim nächsten Allergen-Kontakt gehen die IgE-Antikörper eine Verbindung mit den Mastzellen ein, die in Haut und Schleimhäuten vorkommen. Dadurch werden Entzündungsmediatoren wie Histamin, Leukotriene und Prostaglandine ausgeschüttet.
Die Blutgefäße werden erweitert und dadurch durchlässig, sodass Flüssigkeit in das umliegende Gewebe gelangt. Heuschnupfen ist ein Beispiel für eine typische Allergie vom Soforttyp. Der anaphylaktische Schock ist die schwerste Form. Er tritt ein, wenn das Blut aufgrund der weitgestellten Gefäße in der Peripherie versackt. Zu den ersten Anzeichen gehören Juckreiz, Rötungen, Hitzegefühle, Quaddeln und Ödeme. Im weiteren Verlauf verengen sich die Luftwege, der Blutdruck sinkt, der Herzschlag ist beschleunigt und es kommt zu Krämpfen und Bewusstlosigkeit. Die Versorgung lebenswichtiger Organe ist dann nicht mehr gewährleistet, daher muss bei Verdacht auf Anaphylaxie unbedingt ein Notarzt gerufen werden.
Typisch für eine zytotoxische Reaktion (Typ-II-Allergie) ist die Bildung von Immunkomplexen zwischen Antigenen, die sich auf der Oberfläche von körpereigenen Zellen befinden, und Antikörpern. Dies lockt Fresszellen und Enzyme an, die die vermeintlichen Eindringlinge beseitigen sollen. Es kann zu weitreichenden Schäden im Gewebe kommen, bei denen auch umliegende, gesunde Gewebe betroffen sind. Der Typ II kommt zum Glück selten vor. Ein Beispiel für eine Reaktion dieses Allergietyps ist die Zerstörung der roten Blutkörperchen nach einer Bluttransfusion mit einer unpassenden Blutgruppe. Bei der Allergie vom Typ III oder der Immunkomplex-Allergie bilden sich aus Allergenen und Antikörpern größere Immunkomplexe. Angelockte Abwehrzellen versuchen, die Komplexe mit Enzymen aufzulösen.
Gelingt dies nicht, können sich diese Komplexe in Organen oder an Gelenken ab- lagern und dort Entzündungen hervorrufen. Neben Abwehrzellen werden auch Thrombozyten angelockt. Lagern sie sich an die Immunkomplexe an, bilden sich kleinste Blutgerinnsel (Mikrothromben), die die kleinen Blutgefäße verstopfen können. Ursachen sind chronische Infektionen sowie die Belastung durch Umwelt-Antigene. Bekannt ist zum Beispiel die Taubenzüchterlunge durch Taubenantigene. Allergische Hautausschläge können als Resultat von Berührungen mit den unterschiedlichsten Substanzen auftreten.
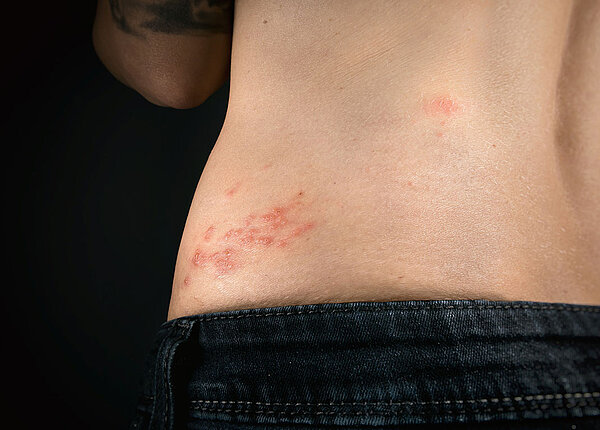
Bei Kontaktallergien kommt es nicht, wie bei den genannten Typen, innerhalb weniger Stunden zur allergischen Reaktion. Es dauert für gewöhnlich 48 bis 72 Stunden, bis nach dem Allergen-Kontakt Hautveränderungen auftreten und zwar an der Stelle, die mit dem Allergen konfrontiert wurde. Zunächst treten Juckreiz, Rötungen und Schwellungen auf, später kommt es zusätzlich zu Knötchen- oder Bläschenbildung. Schließlich schuppt die Haut und verkrustet im Anschluss. Kontaktallergien sind somit allergische Reaktionen vom Spättyp (Typ IV), bei welcher die Immunreaktion typischerweise verzögert eintritt.
Einer Studie von Dr. Thomas Diepgen und seinem Team von der Universität in Heidelberg zufolge erkranken 16 Prozent der Europäer einmal im Laufe ihres Lebens an einer Kontaktdermatitis. Kontaktallergien sind allgemein für einen Großteil der Fälle mit Berufsunfähigkeit verantwortlich. Allergische Reaktionen vom Typ IV können sich unbemerkt über Jahre entwickeln, dann aber plötzlich sehr heftige Immunreaktionen auslösen. Sie umfassen zwei Phasen: Die klinisch stumme Sensibilisierung verläuft nach dem Erstkontakt mit dem Allergen unbemerkt. Zu diesem Zeitpunkt bildet das Allergen, ein Hapten, mit einem körpereigenen Protein einen Hapten-Peptid-Komplex.
Haptene stellen Moleküle oder Ionen dar, die isoliert keine vollwertigen Antigene sind und somit keine Immunreaktion hervorrufen können. Dies ist erst möglich, wenn sie an ein körpereigenes Trägerprotein binden und dadurch zum vollwertigen Allergen werden. Das Immunsystem bewertet die entstandenen Komplexe als fremd und löst eine Immunantwort aus, indem es die T-Lymphozyten aktiviert, die wiederum die als fremd erscheinenden Substanzen bekämpfen. Außerdem bildet der Organismus antigenspezifische T-Gedächtniszellen aus, die weiterhin im Körper schlummern und bei einem erneuten Kontakt mit dem Allergen aktiviert werden. Sie schütten Botenstoffe wie Interferone oder Interleukine aus, die wiederum die wartenden T-Lymphozyten stimulieren.
Schließlich tritt die Entzündungsreaktion unter Ausschüttung weiterer Botenstoffe ein. Im Unterschied zu den anderen Allergietypen handelt es sich um eine zellvermittelte Reaktion. Antikörper wie das IgE spielen keine Rolle. Eine spezielle Form stellt das toxische Kontaktekzem dar, welches sich durch die Zusammenkunft mit einer exogenen Noxe entwickelt. Der Prozess der oben beschriebenen Sensibilisierung spielt in diesem Zusammenhang keine Rolle, da die Hautschädigung durch die toxische Substanz direkt verursacht wird. Bei der akuten-toxischen Variante schädigen Stoffe wie zum Beispiel Säuren oder Laugen das Gewebe, während die Haut bei der kumulativ-toxischen Reaktion, einer chronischen Form des Kontaktekzems, regelmäßig mit Elementen von geringerer Toxizität in Berührung kommt.
Allergischen Hautreaktionen liegt meist eine Soforttyp-Reaktion oder eine Reaktion vom Spättyp zugrunde.

Diagnostik Mit Hilfe des Pricktests ist es möglich, eine Typ-I-Allergie gegen Tierhaare oder Pollen zu ermitteln. Die verdächtige Substanz wird dabei auf die Haut (meistens am Unterarm) aufgetragen und die Allergene über eine kleine Verletzung in die Oberhaut gebracht. Der Allergologe dokumentiert eventuelle Erytheme oder Quaddeln, die aufgrund des Kontaktes auftreten. Beim Verdacht auf eine Typ-IV-Allergie wenden Mediziner den Epikutantest, auch Patch-Test genannt, an. Sie fixieren die potenziellen Allergene mit Hilfe von Pflastern auf der Haut und überprüfen die Haut nach 24, 48 und 72 Stunden auf Beschwerden.
Von topisch bis systemisch PTA und Apotheker können Betroffenen im Rahmen der Selbstmedikation verschiedene Medikamente empfehlen: Topische Glucocorticoide sind Mittel erster Wahl zur symptomatischen Behandlung von allergischen Hautveränderungen zum Beispiel aufgrund eines Kontaktekzems. Sie sind als Hydrocortison- und Hydrocortisonacetat-Zubereitungen in verschiedenen Konzentrationen (0,25% oder 0,5%) rezeptfrei erhältlich und dürfen bereits ab einem Lebensalter von sechs Jahren (bei jüngeren Kindern nur nach ärztlicher Rücksprache) angewendet werden.
Hydrocortison unterbindet die Freisetzung der Entzündungs- und Immunbotenstoffe aus den Zellen und verfügt dadurch über einen antiallergischen, antiphlogistischen und immunsuppressiven Effekt. Zur Linderung des Juckreizes ist auch die Einnahme von systemischen Antihistaminika wie Loratadin, Cetirizin oder Dimetinden möglich. H1-Antihistaminika wie Dimetinden, Bamipin oder Chlorphenoxamin hemmen die Wirkung des Histamins und verfügen über antiallergische und entzündungshemmende Eigenschaften. Kunden mit heftigen allergischen Reaktionen sollten einen Allergologen konsultieren. Der Arzt verordnet mitunter Glucocorticoide zur systemischen Behandlung, während Immunsuppressiva in peroraler Form zu den Optionen in therapieresistenten Fällen gehören.
Worauf ist noch zu achten? Die galenische Grundlage ist auf das jeweilige Krankheitsstadium abzustimmen: Bei nässenden Ekzemen eignen sich Topika mit einer austrocknenden Grundlage, während fettende Salbengrundlagen bei chronischen Ekzemen sinnvoll sind. Herkömmliche Seife kann die sensiblen Hautareale schädigen, da sie den Säureschutzmantel angreift. Empfehlen Sie Kunden mit Allergien spezielle allergiegetestete Waschgele, -cremes oder Seifenstücke (Syndets). Betroffene Bereiche sollten nach dem Waschen oder Baden vorsichtig trocken getupft werden anstatt sie fest zu rubbeln.
Fit für die Beratung
Klagen Kunden im Beratungsgespräch über allergische Hautsymptome, sollten PTA und Apotheker sich die Beschwerden genau beschreiben lassen: Wann treten sie typischerweise auf? Zeigen sich Quaddeln, Rötungen oder Ödeme? Gehen die Hautveränderungen mit Juckreiz einher? Wie lange besteht die Allergie bereits? Sind die Symptome an bestimmte Situationen gebunden? Wurden bereits Antiallergika angewendet? Hat der Kunde möglicherweise Arzneimittel eingenommen, auf die er allergisch reagiert?
Vorsicht Sonne! Die polymorphe Lichtdermatose (PLD) wird auch als Sonnenallergie bezeichnet. Natürlich kann man nicht gegen die Sonne allergisch sein, aber sehr wohl gegen Substanzen, die in der Haut durch die energiereiche Strahlung entstehen. Gekennzeichnet ist diese Allergie durch Hautveränderungen wie Pusteln, Juckreiz, Bläschen und Hautrötungen, die sich wenige Stunden bis einige Tage nach der Sonnenbestrahlung entwickeln. Die Symptome erscheinen vor allem an den exponierten Hautbereichen und bilden sich bei Sonnenkarenz spontan wieder zurück. Betroffene zeigen im Verlauf der sonnenreichen Zeit häufig einen Gewöhnungseffekt, was die Häufung von PLD-Fällen im Frühjahr (statt im Hochsommer bei stärkerer Sonneneinstrahlung) erklärt.
Maßnahmen zur akuten Behandlung einer PLD sind der Verzicht auf die Sonnenexposition sowie die äußerliche Anwendung von Glucocorticoiden. Zur Juckreizlinderung eignen sich außerdem topische und systemische Antihistaminika. Darüber hinaus ist die Prophylaxe von wesentlicher Bedeutung: Mit Hilfe einer Fototherapie, also einer Ganzkörperbestrahlung mit UVA und/oder UVB kann die Lichtgewöhnung vor der sonnenreichen Jahreszeit stattfinden. Diese sollte unbedingt unter Aufsicht eines Arztes und nicht auf eigene Faust im Solarium erfolgen, um ein Minimum der UV-Belastung zu gewährleisten. Eine Erscheinungsform der Sonnenallergie ist die Acne aestevalis, auch Sonnen- oder Mallorca-Akne genannt.
Betroffene leiden unter entzündlichen Knötchen im Gesicht und am Dekolleté, für deren Entwicklung im Wesentlichen die Wechselwirkungen von UV-A-Strahlung mit bestimmten Lipiden oder Emulgatoren in Kosmetika wie Cremes, Lotionen oder Sonnenschutzpräparaten verantwortlich sind. Unter dem Einfluss der UV-A-Strahlung entstehen aus Talg in Kombination mit den aufgetragenen Lipiden oder Emulgatoren Lipidperoxide, die Entzündungen und Juckreiz hervor- rufen. Die erbsengroßen, dunkelroten Papeln können auch Wochen nach der Sonnenexposition noch persistieren, bis sie schließlich narbenfrei abheilen. PTA und Apotheker sollten Kunden mit einer Neigung zur Acne aestevalis zur Verwendung von Sonnenschutz- und Körperpflegeprodukten raten, welche frei von Peroxid-bildenden Emulgatoren oder Fetten sind. Zur Linderung der Beschwerden kommen topische Corticoide oder orale Antihistaminika zum Einsatz, zusätzlich reduzieren kühlende Umschläge den Juckreiz.
Essen mit Folgen Bei einer Nahrungsmittelallergie reagiert der Organismus meist in einem Zeitraum von bis zu zwei Stunden nach dem Verzehr von speziellen Speisen mit Symptomen wie Durchfall, Erbrechen, Quaddeln, Rötungen, Kopfschmerzen, Atemnot oder Kreislaufproblemen. Die primäre Nahrungsmittelallergie kennzeichnet sich durch eine direkte Reaktion auf bestimmte Lebensmittel, während Betroffene einer sekundären Nahrungsmittelallergie in vielen Fällen zunächst eine Inhalationsallergie (zum Beispiel auf Pollen) und später eine Kreuzallergie auf Eiweiße in der Nahrung, die denen der Pollen ähnlich sind, entwickeln. Es ist ratsam, dass Allergiker das allergieauslösende Lebensmittel konsequent meiden (therapeutische Diät). Bei Hautsymptomen können Antihistaminika (oral oder topisch) sowie Glucocorticoide die Beschwerden lindern.
Keine Angst vor Cortison
Bei allergischen Hautreaktionen kann unter anderem der Einsatz von topischen Glucocorticoiden hilfreich sein. Allerdings stehen einige Kunden der Anwendung von Cortison skeptisch gegenüber und fürchten gravierende Begleiterscheinungen. PTA und Apotheker sollten sie darüber aufklären, dass es bei der kurzzeitigen, lokalen Anwendung keinen Grund zur Sorge gibt. Hydrocortison ist ein vom Körper selbst produziertes Hormon und gilt als schwach wirksames Glucocorticoid. Der Wirkstoff ist intensiv erforscht und bereits in niedriger Dosierung effektiv gegen Entzündungen, Rötungen und Juckreiz. Ein niedrig dosiertes Hydrocortison ist für die Selbstmedikation gut geeignet und sicher.
Schock durch Medikamente Bei Allergien gegen Arzneimittel ist die Haut besonders häufig in Mitleidenschaft gezogen. Dabei unterscheidet man zwischen On-target-Wirkungen (Reaktion auf die Eigenschaften des Arzneimittels) und Off-target-Wirkungen (hier spielt auch die Prädisposition des Patienten eine Rolle). Kutane Reaktionen treten bei Allergikern etwa nach der Einnahme von Antibiotika wie Amoxicillin, Cotrimoxazol, Penicillin, Gentamycin, Ampicillin oder Cephalosporinen auf und äußern sich vorwiegend als Exanthem oder als Urtikaria. Bei starken Ausprägungen sind Angioödeme, Rhinitis, Atem- und Kreislaufbeschwerden und im schlimmsten Fall ein anaphylaktischer Schock möglich.
Häufig treten die Symptome erst acht bis zwölf Tage oder sogar erst Wochen nach der Erstexposition auf (siehe Spättypreaktion). In vielen Fällen klingen die allergischen Hautreaktionen nach dem Absetzen des Medikaments von selbst wieder ab. Eine schwere allergische Hautreaktion ist unter anderem das Hypersensitivitätssyndrom, das zum Beispiel nach einer mehrwöchigen Einnahme von Carbamazepin auftritt und bei dem neben der Haut auch andere Organe betroffen sind. Das Stevens-Johnson-Syndrom geht mit erosiven Schleimhautläsionen einher und wird durch die Wirkstoffe Allopurinol, Carbamazepin, Cotrimoxazol, Phenytoin oder Phenobarbital verursacht.
Kunden mit einer akuten generalisierten exanthematischen Pustulose leiden unter Erythemen, Pusteln, Fieber und Blutbildveränderungen, häufig ausgelöst durch die Einnahme von Antibiotika. Die gefährlichste kutane Reaktion auf Arzneimittel ist die toxische epidermale Nekrolyse, die unter Umständen letal enden kann. Sie ist gekennzeichnet durch ein schmerzendes Erythem, geht mit Bläschenbildung, Fieber und einer Eosinophilie (vermehrtes Auftreten von eoseniphilen Granulozyten) einher. Die dafür verantwortlichen Wirkstoffe sind die gleichen Substanzen, die auch das Stevens-Johnson-Syndrom hervorrufen.
Bienen, Wespen und Hornissen Auch Insektenstiche können eine allergische Hautreaktion auslösen. Betroffene reagieren innerhalb weniger Minuten mit Schwellungen, Rötungen, Juckreiz und Quaddeln. Gefährlich wird es bei einem anaphylaktischen Schock mit Symptomen wie Schwindel, Übelkeit, Erbrechen, Herzrasen, Kreislaufversagen und Atemnot sowie bei Insektenstichen in den Mund – in beiden Fällen muss unverzüglich der Rettungsdienst unter der Telefonnummer 112 verständigt werden.
Allergiker sollten stets ein anaphylaktisches Notfallset mit einem Antihistaminikum, einem Cortisonpräparat sowie mit einem Adrenalin-Autoinjektor mitführen, um im Ernstfall rasch handeln zu können. Am besten lässt man es, insbesondere als Allergiker, nicht zu einem Stich kommen: Repellenzien halten die Plagegeister fern, indem sie durch ihren spezifischen Geruch das olfaktorische System der Insekten stören. Auch ein Gemisch aus Zitrone und Nelke gilt für Bienen, Wespen & Co. als ungenießbar. Einen zusätzlichen Schutz bietet helle, dicht abschließende, aber nicht zu enge Kleidung.
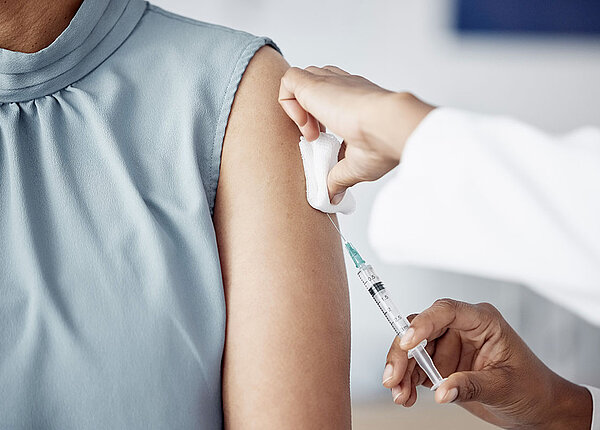
Sukzessive Gewöhnung Die Desensibilisierung stellt die einzige kausale Maßnahme dar, die bei Allergien zu einer Symptomfreiheit führen kann. Das Wirkprinzip gleicht dem einer Impfung: Allergiker erhalten über einen längeren Zeitraum eine stetig ansteigende Menge des Allergens, bis eine Erhaltungsdosis erreicht ist. Aufgrund des kontrollierten und wiederholten Kontaktes gewöhnt sich der Organismus an die Substanz. Die erworbene Toleranz bleibt über die Beendigung der Therapie hinaus bestehen. Die Substanzen werden im Rahmen der spezifischen Immuntherapie unter die Haut gespritzt oder in Tropfen- beziehungsweise Schmelztablettenform verabreicht.
Trotz der generell guten Verträglichkeit kann es zu allergischen Reaktionen kommen, folglich bleiben Patienten nach der Applikation noch etwa 30 Minuten in der Arztpraxis unter Beobachtung. Darüber hinaus bezieht sich die umfangreiche ärztliche Betreuung auf die Indikationsstellung, auf Dosissteigerungen sowie auf die gewählten Therapieintervalle. Bei Personen mit nicht ausreichend behandeltem Asthma, bei schwerwiegenden Erkrankungen des Herz-Kreislauf-Systems, bei der Einnahme von Beta-Blockern oder ACE-Hemmern sowie bei schweren Autoimmunerkrankungen, aktuell relevanten malignen Krankheiten oder bei Patienten mit einer unzureichenden Compliance sollte grundsätzlich von einer Desensibilisierung abgesehen werden.
Den Artikel finden Sie auch in die PTA IN DER APOTHEKE 05/19 ab Seite 56.
Martina Görz, PTA, Psychologin, Fachjournalistin