Repetitorium
IMPFUNGEN – TEIL 2
Seite 1/1 8 Minuten
Umfassende Impfprogramme haben seit Mitte des 20. Jahrhunderts zu einer massiven Reduktion verschiedener Infektionskrankheiten oder sogar zur regionalen beziehungsweise – wie im Fall der Pocken – globalen Ausrottung geführt. Doch es wird geschätzt, dass – weltweit gesehen – immer noch täglich alle drei Minuten ein Kind an durch Impfungen verhinderbaren Infektionen stirbt.
Für Deutschland veröffentlicht die Ständige Impfkommission am Berliner Robert Koch-Institut ihre Empfehlungen. Diese werden von dem unabhängigen Expertengremium regelmäßig überprüft und bei neuen Erkenntnissen über Infektionsausbreitungen oder bei Neuentwicklung beziehungsweise Impfstoffverbesserung entsprechend aktualisiert. Die öffentlich empfohlenen Impfungen dienen dem Zweck, einen bestmöglichen Gesundheitsschutz der Bevölkerung zu gewährleisten.
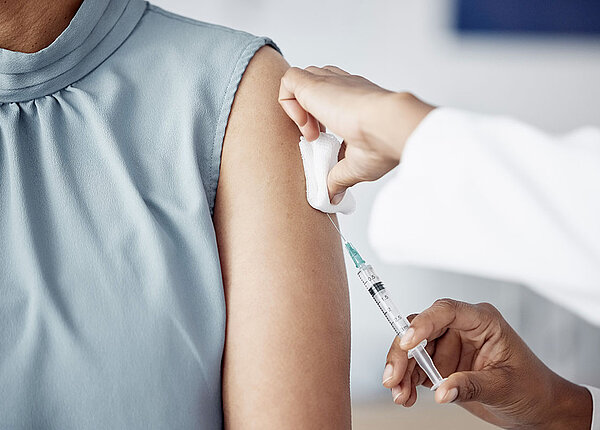
Impfungen ab Säuglingsalter Hier zu Lande tragen – wie schon in Teil 1 erwähnt – die Eltern die Entscheidung und Verantwortung für den Impfschutz des Nachwuchses. Bei Säuglingen und Kleinkindern sollte eine Grundimmunisierung, ein Grundschutz aufgebaut werden, wobei hierzu selten eine Einzelimpfung reicht. Im Regelfall sind drei bis vier Impfungen im Abstand von wenigen Wochen bis Monaten erforderlich.
Schon für einen sechs Wochen alten Säugling wird heutzutage die erste Rotavirusimpfung empfohlen. Ferner umfasst der „Impfkalender für Säuglinge, Kinder, Jugendliche und Erwachsene“ bereits in den ersten 11 bis 14 Monaten Impfungen gegen Tetanus (Wundstarrkrampf), Diphterie, Pertussis (Keuchhusten), Haemophilus influenzae Tyb b (Hib), Hepatitis B, Pneumokokken sowie Poliomyelitis (Kinderlähmung).
Kombinationsimpfstoffe helfen, dass der Säugling beziehungsweise das Kleinkind nicht so viele Nadelstiche ertragen muss. So existiert ein Sechsfachimpfstoff gegen Diphterie, Tetanus, Pertussis, Poliomyelitis, Haemophilus influenzae Tyb b (Hib) sowie zusätzlich noch gegen Hepatitis B. Es sind aber auch noch andere Impfstoffkombinationen auf dem Markt, ohne Hib oder ohne Hepatitis B. Manche Kinderärzte bevorzugen dies. Vom erzielten Ergebnis sowie in der Verträglichkeit sind Kombinationsimpfstoffe laut Datenlage jedoch genauso gut wie Einzelimpfungen.
Ist die Impfung gegen diese sechs Infektionserkrankungen abgeschlossen, sollte unmittelbar die Dreier-Kombinations-Impfung gegen Masern, Mumps, Röteln (MMR) erfolgen. Die zweite Impfung hierzu ist noch vor dem zweiten Geburtstag fällig. Die STIKO empfiehlt ab zwölf Monaten auch eine einmalige Injektion mit Meningokokken Serogruppe C-Konjugatimpfstoff, um vor der gefährlichen Hirnhautentzündung zu schützen.
Auffrischimpfungen Die einmalige Meningokokken Serotyp C-Impfung führt nach derzeitigem wissenschaftlichen Erkenntnisstand bei fast allen Geimpften zu einer lebenslangen Immunität. Gleiches gilt für die zweifache Impfung gegen Masern-Mumps-Röteln im Kleinkindstadium. Bei unklarem Impfstatus, bei Erwachsenen, die als Kinder nicht geimpft wurden oder bei MMR nur eine Impfung erhalten haben, wird eine einmalige Nachholimpfung beziehungsweise MMR-Standardimpfung jedoch als sinnvoll erachtet.
»90 Prozent der infizierten Säuglinge, 50 Prozent der Kleinkinder und 10 Prozent der Erwachsenen erkranken chronisch an Hepatitis B.«
Für andere Krankheitserreger benötigt das Immunsystem jedoch gelegentlich ein „Gedächtnistraining“. Die Antikörper reduzieren sich sonst im Laufe der Jahre und Jahrzehnte. Der durch die Grundimmunisierung erhaltene vorbeugende Infektionsschutz muss dann ein Leben lang, auch noch im fortgeschrittenen Erwachsenenalter, in regelmäßigen Abständen durch Auffrischimpfungen sichergestellt werden. So sollte zunächst mit fünf bis sechs Jahren, dann etwa alle zehn Jahre eine Auffrischung für Tetanus, Diphtherie und Pertussis vorgenommen werden.
Tetanus (Wundstarrkrampf) Der Erreger Clostridium tetani kommt im Erdreich, Straßenstaub, Gras, Heu, Holzsplittern, Dornen und rostigen Gegenständen vor und gelangt selbst über kleinste Wunden (Schürf-, Schnitt-, Rissoder Bisswunden) und einfachste Hautverletzungen in den Körper. Das vom Krankheitserreger ausgeschiedene Gift verursacht etwa drei Tage bis drei Wochen später typische Muskelkrämpfe. Krämpfe des Kehlkopfes und der Brust-/Atemmuskulatur können so ausgeprägt sein, dass sie zum Erstickungstod führen. Trotz moderner intensivmedizinischer Behandlung sterben auch heute noch 30 Prozent der Erkrankten – meist an Atemnot oder Herzversagen. Nur eine Impfung schützt wirksam. Auch kleinste Wunden sollten deshalb immer sorgfältig desinfiziert werden.
Diphterie Das Bakterium, Corynebacterium diphteriae, wird überwiegend über die Atemluft (Tröpfcheninfektion) oder direkten Kontakt übertragen und setzt sich bevorzugt in den Schleimhäuten der Atemwege fest. Das vom Bakterium abgegebene Gift (Toxin) führt ein bis fünf Tage nach der Infektion zu Halsschmerzen, Schluckbeschwerden, Fieber, Heiserkeit, Husten und Lymphknotenschwellung. In Nase, Rachen und Luftröhre bilden sich fest haftende Belege. Typisch ist ein süßlicher Geruch.
Die Schwellung im Halsbereich kann so stark sein, dass die Atemwege komplett verschließen und Erkrankte ersticken. Zudem kann das Gift Organschäden verursachen, etwa an Leber, Nieren, aber auch Herzmuskelzellen sowie Nervenlähmungen hervorrufen. Bei Krankheitsverdacht muss sofort mit Antiserum (Diphteriegegengift) und Antibiotikum behandelt werden. Dennoch sterben trotz intensivmedizinischer Betreuung noch immer fünf bis zehn Prozent der Erkrankten.
Pertussis (Keuchhusten) Das via Atemluft (Tröpfcheninfektion) mit einer fast hundertprozentigen Trefferquote sehr leicht übertragbare Bakterium Bordetella pertussis verursacht bei Erwachsenen meist nur eine lästige, grippeähnliche Erkältung mit Schnupfen, Heiserkeit, heftigen, stakkatoartigen Hustenanfällen, die oft mehrere Wochen andauern. Die Hustenattacken steigern sich vor allem nachts und können bis zum Erbrechen führen. Für Säuglinge dagegen bedeutet Keuchhusten eine echte Bedrohung, da zwischen den Extremhustenanfällen lebensbedrohliche Atemstillstände und Erstickungsgefahr auftreten können. Für Kinder kann Pertussis als Komplikation auch zu Lungen- und Gehirnentzündung (Hirnschäden) führen und die Entwicklung von Asthma begünstigen.
Nur zu Beginn lässt sich Keuchhusten noch mit Antibiotika lindern. Eine möglichst frühe Impfung des Säuglings ist angeraten. Vor allem Frauen mit Kinderwunsch sowie engen Kontaktpersonen von Säuglingen empfiehlt die STIKO zudem eine Impfung, um eine Gefährdung des Neugeborenen zu verhindern.
Haemophilus influenzae Typ b (Hib) Das Bakterium wird durch Tröpfen- oder Schmierinfektion übertragen. Es verursacht vor allem bei Säuglingen und Kleinkindern schwere Infektionskrankheiten, insbesondere entzündliche Auftreibung des Kehlkopfdeckels (Epiglottitis), die Erstickungsanfälle mit plötzlichem Kindstod verursacht, eitrige Hirnhautentzündung (Meningitis), Lungenentzündung oder eine Sepsis (Blutvergiftung).
Die Infektionen können einen so rasanten Verlauf nehmen, dass jede intensivmedizinische Hilfe und Antibiotikatherapie zu spät kommt. Neben den Todesfällen hinterlässt die Hib-Meningitis aber zusätzlich häufig Dauerschäden mit körperlicher und geistiger Behinderung. Die Meningitis bedroht Säuglinge und Kleinkinder bis zum dritten Lebensjahr, die Kehlkopfentzündung bis zum sechsten Lebensjahr. Ab dann ist das kindliche Immunsystem im Regelfall so weit ausgeprägt, dass es Sieger im Kampf mit dem Bakterium bleibt.
Heimtückisch ist allerdings, dass so mancher gesunde Erwachsene Träger von Hib-Keimen ist und sie an Säuglinge und Kleinkinder weitergeben kann. Die seit 1990 von der STIKO empfohlene Impfung hat viel bewirkt und dem Bakterium viel von seinem ursprünglichen Schrecken genommen.
Poliomyelitis (Kinderlähmung) Die vorwiegend durch Schmierinfektion (Speichel, Kot, Harn), seltener durch Tröpfcheninfektion übertragenen Polioviren (es gibt drei verschiedene Arten) verursachen nach 3 bis 35 Tagen Halsschmerzen, Fieber, Abgeschlagenheit, ähnlich einer Virusgrippe. Befällt der Erreger das Nervensystem, kann es zu Lähmungen der Arme, Beine, Rückenmarksschäden bis hin zur Atemlähmung mit Tod kommen. Selbst noch Jahrzehnte nach einer Infektion können erneut Muskelschmerzen und Lähmungen auftreten (Post-Polio-Syndrom). Es gibt keine Medikamente, die den Krankheitsverlauf beeinflussen können, einzig die Impfung bietet sicheren Schutz. Die lange angewandte Polioschluckimpfung mit abgeschwächten Viren wurde mittlerweile durch ein Serum aus abgetöteten Erregern, das gespritzt wird, abgelöst.
Hepatitis B Die Leberentzündung (Gelbsucht) wird durch Viren verursacht, die in verschiedene Typen (A, B, C, D, E und G) eingeteilt werden. Das Hepatitis-B-Virus (HBV) spielt hierbei wegen seiner weltweiten Verbreitung und der Schwere der von ihm verursachten Leberentzündung eine besondere Rolle. Eine Infektion erfolgt von Mensch zu Mensch, im Wesentlichen durch Kontakt mit Blut und anderen Körperflüssigkeiten (Scheidensekret, Samenflüssigkeit).
Die Erkrankung kann mit unspektakulären grippeähnlichen Beschwerden, Kopf-, Leib-, Gliederschmerzen, Fieber, ferner Übelkeit beginnen. Dunkler Urin, entfärbter Stuhl und Gelbfärbung der Haut (Ikterus) sind weitere äußerlich auftretende Symptome. Bei etwa einem Prozent der Erkrankten gibt es einen rasanten Krankheitsverlauf, der innerhalb kurzer Zeit zur völligen Zerstörung der Leber und Tod führt.
Eine direkte Behandlung ist nicht möglich, nur eine symptomatische Therapie mit Bettruhe, kohlenhydratreicher, aber fettarmer Ernährung existiert. Daher ist die vorbeugende Impfung die wichtigste Maßnahme zur Vermeidung der Infektion und Verminderung der Virusträgerzahl. Denn allein in Deutschland sind schätzungsweise fast ein Prozent der Bevölkerung Patienten mit einer chronischen Hepatitis B, wissen aber von ihrer Erkrankung nichts. Tatsächlich ist die größte Gefahr der Übergang von einer akuten in eine chronische Hepatitis mit Leberzirrhose (Leberzerfall) oder Leberkarzinom (Leberkrebs).
Pneumokokken Das Bakterium Streptokokkus pneumoniae mit mehr als 23 Serotypen verursacht via Tröpfcheninfektion insbesondere bei Säuglingen, Kleinkindern, älteren Menschen und Personen mit chronischen Grundleiden, also bei geschwächtem Immunsystem, schwere Erkrankungen: Pneumonie (Lungenentzündung), Otitis media (Mittelohrentzündung), Meningitis (Hirnhautentzündung), aber auch Sinusitis (Nasennebenhöhlenentzündung) oder eine Sepsis (Blutvergiftung). Bei zwei bis zehn Prozent der Erkrankten verläuft die Erkrankung tödlich, bei etwa 15 Prozent gibt es bleibende Folgeschäden.
Die medikamentöse Therapie (insbesondere Penicilline) ist wegen zunehmender Antibiotikaresistenzen schwierig. Aufgrund der Schwere der Erkrankung, der häufigen Komplikationen und hohen Sterblichkeit, empfiehlt die STIKO seit Juli 2006 die Pneumokokkenimpfung ab dem vollendeten zweiten Lebensmonat mit einem seit 2001 gegen die wichtigsten sieben Serotypen wirkenden Konjugatimpfstoff. Auch chronisch Kranken (etwa Diabetiker, Asthmatiker, COPD-oder Herz-Kreislauf-Kranken) sowie über 60-Jährigen wird die Impfung mit einem 23-valenten Polysaccaridimpfstoff empfohlen.
Rotaviren Hauptsächlich durch Schmierinfektion werden die hochansteckenden Rotaviren übertragen, die heftigen Durchfall und Erbrechen auslösen. Zwar sterben hier zu Lande nur selten Säuglinge und Kleinkinder an diesem Brechdurchfall, gleichwohl mussten bisher jährlich etwa 20 000 Kinder mit einer Rotavirusinfektion ins Krankenhaus, um den Flüssigkeits- und Elektrolythaushalt auszugleichen.
Die STIKO empfiehlt deshalb seit August 2013 eine Schluckimpfung ab dem Alter von sechs Wochen mit – je nach Hersteller – zwei oder drei Dosen im Abstand von mindestens vier Wochen. Allerdings müssen die Eltern ihren Säugling bis spätestens zum Alter von zwölf Wochen mit der ersten Dosis geimpft haben. Denn je älter das Kind, desto höher wird das mit der Impfung etwas erhöhte Risiko für eine Darminvagination, bei der sich der Darm ineinander stülpt. Die Schluckimpfung mit einem Lebendimpfstoff kann auch gemeinsam bei einem Impftermin mit der ab der achten Lebenswoche empfohlenen Sechsfachimpfung (Diphterie, Pertussis, Tetanus, Hib, Poliomyelitis, Hepatitis B) verabreicht werden.
Weitere Impfungen nach Ablauf des Säuglingsalters sowie Impfungen für bestimmte Risikogruppen und einen Ausblick auf Reiseimpfungen erhalten Sie im letzten Repetitoriumsteil.
ZUSATZINFORMATIONEN
Den derzeit gültigen Impfkalender der STIKO finden Sie hier. Bitte klicken Sie auf das Bild links, um die Tabelle in Großansicht zu sehen.
Den Artikel finden Sie auch in Die PTA IN DER APOTHEKE 02/14 ab Seite 86.
Dr. Eva-Maria Stoya, Apothekerin / Journalistin